一般不妊治療法(体外受精や顕微授精でない場合)としてタイミング療法や人工授精があります。人工授精とはどういったものでしょうか? なんとなく機械が子宮の中に入ってくることイメージされてる方や痛そうなイメージを持ってる方などおられることでしょう。
今回は人工授精(AIH:artificial insemination with husband)について説明していきます。施設によってはIUI(Intrauterine insemination)という言葉を使うことがあります。
人工授精とは?
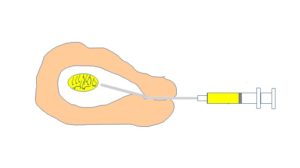 人工授精とは、排卵予測日に精子をスポイドのような器材を使って子宮内に注入する治療法です。卵管内の卵管膨大部で精子と卵子が出会い受精が成立しますが、精子が卵管膨大部に到達するためには長い距離を移動する必要があります。この距離を人工的短くしようという方法がAIHであり、それ以降は自然妊娠と同じ方法です。
人工授精とは、排卵予測日に精子をスポイドのような器材を使って子宮内に注入する治療法です。卵管内の卵管膨大部で精子と卵子が出会い受精が成立しますが、精子が卵管膨大部に到達するためには長い距離を移動する必要があります。この距離を人工的短くしようという方法がAIHであり、それ以降は自然妊娠と同じ方法です。
人工授精が適応となる人は?
・排卵に問題がない場合
・卵管に問題がない場合
-
タイミング治療にて妊娠に至らない場合
-
精液検査で精液量、運動率、精子数が少ないため、自然妊娠では難しいと判断された場合
-
精子は正常でも、フーナーテストに問題があり、十分な運動精子が子宮に入らない場合
-
膣内射精できない場合
-
性交できない場合
-
凍結精子を用いる場合(夫側が多忙や長期出張などで不在の時)←あまりお勧めしません
AIHの方法
- 予測排卵日当日に精液を採取します。
- 精液から運動良好な精子を洗浄濃縮します。
- 洗浄濃縮した精子をやわらかく細いチューブを用いて子宮内に注入します
精子の調整について
AIHの目標は運動良好な多数の精子を子宮内に注入し、より運動率の良い精子を分離するために分離濃縮する必要性が生じます。また、射精された精液中には精子以外に雑菌やプロスタグランディン(子宮を収縮させる痛みの物質)が含まれており、精液そのものを注入することは細菌感染や下腹痛などの副作用をもたらすことになります。このことからも、精子を分離する必要があります。
AIHの成功率(生産率)について
女性の年齢によって妊娠率が低下します。累積妊娠確率は、35歳以下6回で50%、36〜37歳4回で22%、38〜39歳2回で12%、40〜42歳1回で4%です。それ以上AIHを行っても累積妊娠確率は頭打ちになりますので、この回数を行って妊娠しない場合には、体外受精(IVF-ET)を考慮します。
AIHの副作用、リスクについて
自然妊娠の場合と同様に、多胎妊娠や子宮外妊娠が起こることがあります。排卵誘発剤を用いた場合には、卵巣過剰刺激症候群になる可能性や雑菌やプロスタグランジン物質を取り除いた培養液で実施しても、稀に骨盤腹膜炎を生じることがあります。
いかがだったでしょうか? すこしでも治療内容が分かると不安が減るのではないかと思います
